Корешковый синдром поясничного отдела
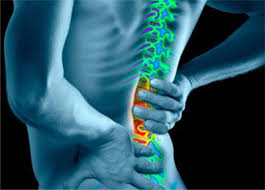
Термин «синдром» используют для объединения множественных симптомов, проявляющихся при том или ином заболевании. Например, корешковый синдром поясничного отдела – это целый комплекс болевых симптомов, возникающих из-за компрессии нервных корешков, находящихся в крестцовом отделе спинного мозга.
При этом нельзя обойти стороной тот факт, что локализация и характер болей в спине может быть различной. Поэтому в неврологии принято рассматривать общее понятие компрессионного синдрома и проводить дифференцированную диагностику только на основании общих знаний.
Причинами защемления, сдавливания нервных корешков чаще всего становится остеохондроз и сформировавшаяся на его фоне межпозвоночная грыжа. В то же время существуют другие факторы, приводящие к развитию заболевания:
- — Врождённые аномалии строения позвоночника.
- — Слабые мышцы спины, поддерживающие позвоночник.
- — Переохлаждение.
- — Слишком большие нагрузки на позвоночник.
- — Стрессы, нервные перенапряжения.
- — Инфекционные, токсикологические поражения спинного мозга.
- — Гормональные сбои.
- — Травмы, переломы, ушибы позвонков.
- — Спондилоартроз.
- — Остеопороз.
- — Плоскостопие, ожирение, постоянное ношение обуви на высоких каблуках.
Главной причиной корешкового синдрома является поражение спинномозговых нервных волокон в месте их выходы из спинного мозга. А поскольку расположены они равномерно по всему позвоночнику, компрессия корешка нерва может произойти в любой части спины.
Общие, специфические, косвенные симптомы компрессионного синдрома
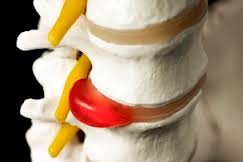 Что заставляет врачей заподозрить корешковый синдром поясничного отдела или других отделов позвоночника у пациента? Основным показателем в данном случае всегда является боль, которая «движется» по ходу защемлённого нерва.
Что заставляет врачей заподозрить корешковый синдром поясничного отдела или других отделов позвоночника у пациента? Основным показателем в данном случае всегда является боль, которая «движется» по ходу защемлённого нерва.
Боль усиливается при малейшем движении и нагрузке на позвоночник, переохлаждении тела, стрессах, эмоциональных перенапряжениях. Иногда приступы боли в спине возникают во время ночного сна. При этом отмечается повышенная потливость, отёчность и покраснение кожи в местах локализации боли.
К общим симптомам компрессионного синдрома относится также частичная потеря чувствительности, возникающая в области иннервации защемлённого нерва. Выражается это в отсутствии каких-либо ощущений при прикосновении к коже и отсутствии выраженных болевых ощущений при покалывании проблемной зоны иголкой.
К косвенным симптомам корешкового синдрома относятся явления, вызванные структурными изменениями мышечных тканей. В первую очередь это нарушение движений, мышечная слабость. В некоторых случаях наблюдается атрофия мышц.
Визуальным признаком патологии иногда становится разница в конечностях – размер рук или ног отличается вследствие усыхания мышечных тканей в одной из них. Если же причиной поражения нервов спинного мозга стала инфекция, к общим признакам корешкового синдрома присоединяются такие симптомы, как лихорадка, высокая температура тела, другие проявления интоксикации.
Помимо вышесказанного, для данного неврологического синдрома характерны специфические признаки, возникающие в зависимости от того, в каком отделе позвоночника произошло сдавливание нерва. Так, корешковый синдром поясничного и крестцового отдела проявляется, как правило, резкой простреливающей болью. В медицине такой прострел именуют термином «люмбаго».
Кроме того, боли при сдавливании нервных волокон поясничного отдела спины могут быть периодическими, возникающими при резких движениях, либо носить постоянный, ноющий характер. Обычно болевые ощущения не ограничиваются поясницей, а переходят на нижние конечности. Иногда боль настолько сильная, что в значительной степени затрудняет двигательную способность больного.
В отдельных случаях на фоне компрессионного синдрома могут наблюдаться нарушения работы органов малого таза. Отсутствие адекватного и своевременного лечения в этом случае может сделать такие отклонения хроническими.
Лечение корешкового синдрома
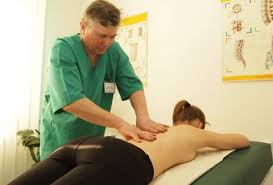 Основная задача лечения любого заболевания – устранение причины, его вызвавшей. В случае с компрессионным синдромом главная цель – исключить факторы, провоцирующие сдавливание нерва. Однако в первую очередь больной нуждается в снятии мучительной болевой симптоматики.
Основная задача лечения любого заболевания – устранение причины, его вызвавшей. В случае с компрессионным синдромом главная цель – исключить факторы, провоцирующие сдавливание нерва. Однако в первую очередь больной нуждается в снятии мучительной болевой симптоматики.
Для облегчения острой боли проводится комплексная медикаментозная терапия:
- — Назначается курс нестероидных препаратов противовоспалительного действия, с помощью которых удаётся быстро справиться с воспалением, в результате чего ярко выраженные болевые ощущения стихают. Во избежание тяжелых побочных эффектов приём НПВС осуществляется под строгим контролем лечащего врача.
- — Курс обезболивающих препаратов. Анальгетики помогают избавиться от боли. При этом нельзя прекращать лечение и возвращаться к обычной жизни как только боль исчезнет, поскольку избыточные нагрузки могут стать толчком к дальнейшему прогрессированию патологического процесса.
- — При сильной острой боли выполняется новокаиновая блокада. Поражённая область позвоночника больного обкалывается препаратами на основе новокаина с добавлением других медикаментозных средств, в результате чего болевые симптомы надолго исчезают.
- — Для снятия болезненных спазмов мышц назначают миорелаксанты.
После того как болевые симптомы корешкового синдрома поясничного отдела устранены, начинается основное лечение заболевания. Максимально положительный эффект достигается путём проведения физиотерапевтических процедур – магнитотерапия, ультразвук, рефлексотерапия, лечебный массаж, электрофорез. Устойчивую ремиссию даёт грязелечение и бальнеотерапия (процедуры с целебными водами), лечебная физкультура, гимнастика, специальное питание.
При условии соблюдения всех назначений и рекомендаций врача прогноз на выздоровление благоприятный. Но поскольку корешковый синдром является хроническим заболеванием, рецидивы не исключаются.
В связи с этим терапия должна быть возобновлена или проведена повторно при появлении первых признаков обострения патологии.
Рекомендуем для чтения
Популярные статьи
 Выбираем клинику пластической хирургии
Выбираем клинику пластической хирургииУспешность конкретной пластической операции во многом зависит от того, насколько … >>
 Диодная лазерная эпиляция Diolaze
Диодная лазерная эпиляция DiolazeЛазеры в косметологии используются для эпиляции волос довольно широко, так … >>
 Скопление жидкости в малом тазу
Скопление жидкости в малом тазуВсем женщинам рекомендуется регулярно посещать кабинет гинеколога. Часто представительницы прекрасного … >>
 Безоперационная блефаропластика Plasma BT
Безоперационная блефаропластика Plasma BTГлаза женщины – это отражение ее внутреннего мира. Они выражают … >>
 Когда наступает эффект от Ботокса, сколько держится и как он действует?
Когда наступает эффект от Ботокса, сколько держится и как он действует?Ни для кого не секрет, что инъекции Ботокса на сегодняшний … >>
 Причины появления красных пятен на ногах
Причины появления красных пятен на ногахВ современном мире многие сталкиваются с таким неприятным явлением, как … >>
 Вагинопластика – отзывы, стоимость операции, стоит ли ее делать
Вагинопластика – отзывы, стоимость операции, стоит ли ее делатьСовременная женщина научилась ценить свое тело и поняла, что в … >>
